ریتالین: بله یا خیر؟ (مقاله غیر تخصصی)
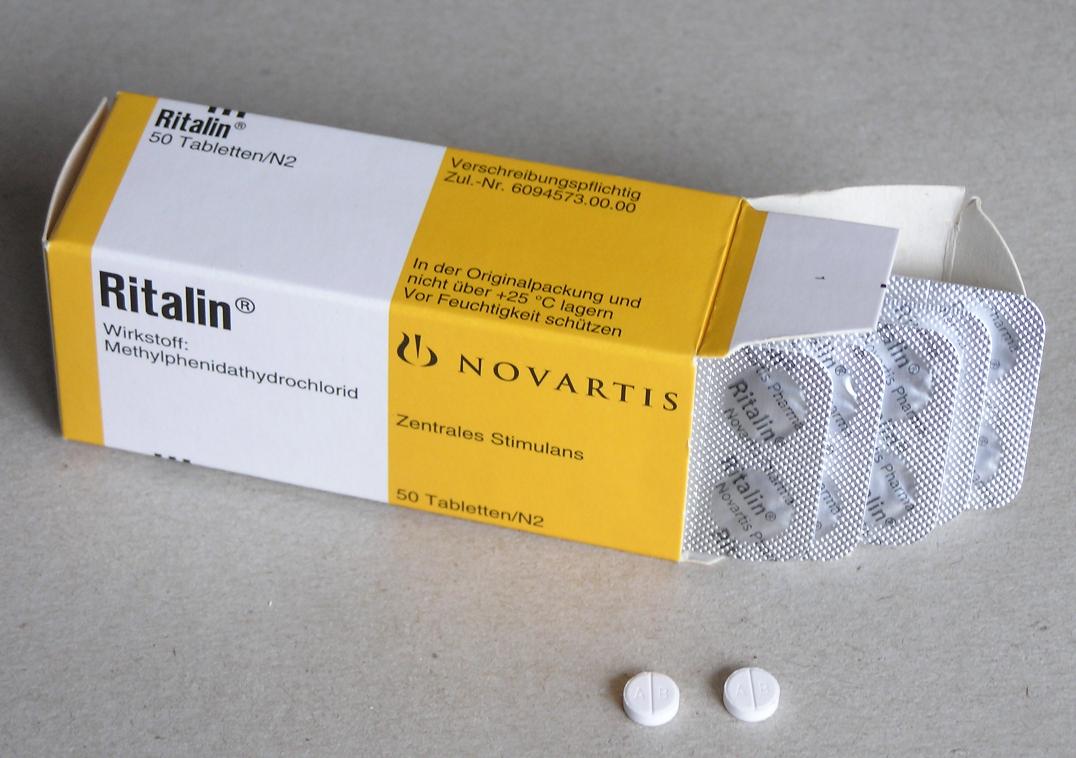
ریتالین (Ritalin (Methylphenidate (مقاله غیر تخصصی)
كورتيكواستروئيدهاي موضعي
بوپرنورفین Buprenorphine
بوپرنورفین Buprenorphine
نام ژنریک: Buprenorphine (خوراكي)
نام تجاری: Suloutex , Buprenex
بوپرنورفین (بوپرکسین) با فرمول شیمیایی C29H41NO4 یک ماده مخدر نیمه صناعی مشتق از تبائین thebaine است که خود از آلکالوئیدهای خشخاش Papaver somniferum بدست آمده است. بوپرنورفین یک آگونیست نسبی partial agonist است. این به این معنی که، اگر چه بوپرنورفین یک ماده مخدر است، و به طبع آن می تواند عوارض معمول مواد مخدر و عوارض جانبی آنرا مانند افت تنفسی و نئشگی را سبب شود، اما ماکزیمم اثر آن کمتر از آگونیست های کامل مانند هروئین و متادون است. در دوزهای پایین بوپرنورفین، اثرات آگونیستی کافی برای توانا ساختن افراد معتاد به مواد مخدر، به قطع سوء استفاده از داروهای مخدر را بدون نشانه های ترک فراهم میکند. اثرات آگونیستی بوپرنورفین بطور خطی با افزایش دوز دارو افزایش می یابد، تا زمانی که به یک پلاتو (کفه) برسد و در آنصورت با افزایش بیشتر در دوز، این آثار افزایش نمی یابد. این مسأله بنام سقف اثر یا ceiling effect موسوم است. بنابراین، بوپرنورفین حامل پتانسیل خطر کمتری از سوء استفاده ، اعتیاد و عوارض جانبی در مقایسه با مواد مخدر آگونیست کامل است. در واقع ، بوپرنورفین می تواند اثر آگونیست های کامل را بلوک کند و در نتیجه سبب بروزعلایم ترک شدید در یک بیمار مصرف کننده مواد مخدر شود. این در حقیقت نتیجه میل بالای بوپرنورفین به گیرنده های مخدر است. بوپرنورفین در مقایسه با مواد مخدرمیل بالاتری برای اتصال به گیرنده های مواد مخدر دارد. این مسأله منتج به غلبه بر سایر مخدر و پیروزی در رقابت برای اتصال به این گیرنده ها میشود.
در اکتبر سال 2002 ، اداره دارو و غذای آمریکا (FDA) داروی Subutex (هیدروکلراید بوپرنورفین) و Suboxone (هیدروکلراید بوپرنورفین بهمراه نالوکسون هیدروکلراید) را برای درمان وابستگی به مواد مخدر مورد تأیید قرار داد. اینها تنها داروهای دارای بوپرنورفین مورد تایید هستند.
سابوکسون Suboxone ، شامل هر دو نوع ماده بوپرنورفین و نالوکسان (آنتاگونیست مواد اپیومی) است. نالوکسان به Suboxone به این جهت اضافه شده است که از سوء استفاده وریدی بوپرنورفین توسط افراد وابسته به مواد افیونی جلوگیری شود. در صورت سوء استفاده تزریقی، نالوکسان سبب بروز علایم شدید محرومیت از مواد مخدر میشود، ولیکن در صورت استفاده زیرزبانی علایم بالینی آن ناچیز است.
طبقه درمانی:
بوپرنورفین یک داروی مسکن مخدر شبیه مورفین، کدئین و هروئین است. این دارو عمدتا برای درمان اعتیاد به مواد مخدر استفاده می شود، البته مصارف درمانی دیگری نیز دارد. خطر مصرف بوپرنورفین برای درمان اعتیاد در مقایسه با متادون بسیار کمتر است. داروی بوپرنورفین برای معتادان در مقایسه با متادون خطر بیش مصرفی و مسمومیت کمتری دارد وابستگی جسمی و روانی کمتری ایجاد میکند و قطع تدریجی آن راحت تر تحمل میشود.
در خصوص ضرورت تنوع داروها و فرمولاسیونهای مختلف در درمان اعتیاد بايد متذكر شد كه متادون از جمله داروهایی است که در فرآیند درمان اعتیاد از سوی پزشکان و متخصصان استفاده میشود. البته در مورد اعتیاد نیز مانند خیلی دیگر از بیماریها باید گزینههای مختلفی برای دارو درمانی در اختيار داشت تا بتوان تعداد بیشتری از بیماران را تحت پوشش قرار داد. به منظور تحقق این امر، امروزه مصرف بوپرنورفین نیز به عنوان دارویی نگهدارنده رونق یافته است، استفاده از بوپرنورفین برای درمان وابستگی به مواد افیونی (نظیر کراک، هرویین، تریاک ، شیره) (كشته!) هم در روشهای سم زدایی و هم به شکل درمان نگهدارنده، مورد استفاده قرار میگیرد.
بوپرنورفین به سبب ماهیت خود از سایر مواد مخدر متفاوت است چرا که یک partial agonist است. این خاصیت از بوپرنورفین سبب آثار ذیل با در مقایسه با آگونیست های کامل (مانند هروئین و oxycodone) میشود؛
• نئشگی و وابستگی جسمی کمتر
• پتانسیل کمتر برای سوء استفاده
• آثار مخدری محدودتر
• علایم خفیفتر ترک
در خصوص تفاوتهای متادون و بوپرونورفین بايد گفت، هرچند این دو دارو به عنوان دو داروی نگهدارنده استفاده میشوند، اما تفاوتهای اصولی با هم دارند و در بعضی بیماران، متادون و در برخی دیگر، بوپرونورفین بهتر است و استفاده مناسب از هر یک از این دو دارو، موجب بهبود نتیجه درمان میشود.
در دوز مناسب درمان بوپرنورفین اهداف ذیل قابل حصول است :
• سرکوب علایم ترک مواد مخدر
• کاهش ولع برای مواد مخدر
• کاهش استفاده سوء
• بلوک اثر سایر اپیوئیدها
• کمک به ثبات در درمان
مصرف در دوران بارداری:
این دارو در گروه C قرار می گیرد. ممکن است برای جنین مضر باشد و باعث ایجاد اعتیاد و بروز نشانه های ترک در نوزادانی شود که مادرشان در زمان حاملگی بوپرنورفین مصرف می کرده اند.
مصرف در دوران شیردهی:
بوپرنورفین وارد جریان شیر می شود و ممکن است برای کودک مضر باشد. اگر کودک از شیر خودتان تغذیه می کند در دوران شیردهی از این دارو استفاده نکنید.
راهنمای مصرف و نكات قابل توجه:
-
استفاده نامناسب از بوپرنورفین می تواند منجر به بروز عوارض جدی و حتی مرگ شود. در صورت استفاده از سایر مواد مخدر، عوارض جانبی بوپرنورفین شدت بیشتری می یابند. این دارو بايد دقيقاً طبق دستور پزشك مصرف گردد. دارو بايد دقیقا به میزان تجویز شده استفاده گردد. از مصرف دارو بیش از میزان تجویز شده یا در مدت زمانی طولانی تر خودداری گردد.
-
از شکستن قرص و حل نمودن آن در هر مایعی به منظور تزریق در رگ خودداری گردد. این عمل می تواند باعث مرگ بشود.
-
در مواقع ضروری هنگام درمان و مصرف بوپرنورفین کارت شناسايي همراه بيمار باشد یا از دستبند هشدار دهنده پزشکی استفاده گردد.
-
هر پزشک، دندانپزشک یا متخصص بهداشت و درمان را که بيمار به وي مراجعه می کند در جریان درمان با بوپرنورفین بگذارد.
-
بيمار بايد تمامی اعضای خانواده را در جریان بگذارد که تحت درمان با بوپرنورفین است تا در مواقع ضروری از وضعیت وي آگاه باشند.
-
قرص زیر زبانی بوپرنورفین را بايد در زیر زبان قرار داد و اجازه داد تا کاملا حل شود. از جویدن و بلعیدن آن به صورت کامل خودداری گردد. اگر دوز مصرفی بيمار بیش از دو قرص در هر وعده است قرص ها را همزمان زیر زبان قرار داده و اجازه دهد کاملا حل شوند.
-
در صورت نیاز به هرگونه عمل جراحی، بيمار بايد قبل از عمل، جراح را مطلع کند که تحت درمان با این دارو است. ممکن است لازم باشد که قبل از عمل جراحی مدت زمان کوتاهی مصرف دارو متوقف گردد.
-
پس از مصرف این دارو برای مدت زمان نسبتا طولانی، قطع یک باره آن باعث بروز نشانگان ترک می شود. بدون مشورت با پزشک معالج، مصرف دارو به صورت ناگهانی متوقف نگردد. شاید نیاز باشد مصرف دارو به تدریج کمتر و کمتر گردد تا بتوان مصرف آن را به طور کامل قطع نمود.
-
دارو در دمای اتاق و دور از رطوبت و گرما نگهداری گردد.
-
تنها به اندازه مصرف چند روز از دارو را در مکانی قابل دسترسی قرار داده و مقدار عمده دارو در مکانی دور از دسترس سایرین نگهداری گردد. زیرا این دارو می تواند مورد سوء مصرف واقع شود.
-
پس از خاتمه درمان، باقیمانده دارو بايد از بين برده شود.
فراموش کردن دوز مصرفی:
به محض یادآوری، دوز فراموش شده مصرف گردد. اگر نزدیک به زمان مصرف نوبت بعدی دارو فرا رسيده، بيمار بايد دوز فراموش شده را مصرف ننمايد و طبق برنامه مصرف، نوبت بعدی را مصرف نماید. برای جبران دوز فراموش شده، نبايد مقدار بیشتری مصرف نمايد.
مسمومیت با دوزهای بیش از اندازه:
در صورت مصرف زیاد دارو بايد سریعا در پی دریافت مراقبت های پزشکی اورژانسی بود. مقدار زیاد این دارو می تواند منجر به مرگ شود.
از نشانه های مسمومیت با بوپرنورفین می توان به تنفس آهسته، خستگی مفرط، پوست سرد و مرطوب، کوچک شدن مردمک ها، غش و اغما اشاره کرد.
موارد احتیاط:
-
از مصرف همزمان این دارو با داروهایی که باعث خواب آلودگی می شوند، بايد اجتناب گردد. (داروهایی مثل: داروهای سرماخوردگی، داروهای ضد درد، شل کننده های عضلات، ضدتشنج، داروهای افسردگی و اضطراب)
-
مصرف همزمان این داروها باعث کاهش عملکرد سیستم اعصاب مرکزی و سیستم تنفسی می شود که این وضعیت می تواند خطرناک باشد.
-
از مصرف الکل خودداری گردد، زیرا عوارض جانبی این دارو را تشدید می کند. مصرف همزمان این دارو به مقدار زیاد همراه با الکل می تواند کشنده باشد.
-
مصرف این دارو می تواند باعث اختلال در واکنش ها و تفکر شود. هنگام رانندگی و انجام کارهایی که مستلزم هوشیاری ميباشند بايد مراقب بود.
عوارض جانبی:
-
مانند سایر مواد مخدر، این دارو باعث کندی تنفس می شود و کاهش شدید عملکردهای تنفسی می تواند منجر به مرگ شود.
-
کهیر، مشکلات تنفسی، ورم صورت، لبها، زبان و گلو از نشانه های حساسیت دارویی هستند.
در صورت بروز هرکدام از علائم زیر به سرعت با پزشک معالج تماس گرفته شود:
-
تنفس آرام و سطحی
-
احساس سبکی در سر،
-
ضعف و بی حالی
-
گیجی،
-
افکار و رفتارهای غیرمعمول
-
تهوع،
-
درد معده،
-
تب خفیف،
-
کاهش اشتها،
-
ادرار تیره رنگ یا به رنگ خاک رس،
-
یرقان (زرد شدن پوست و چشمها)
عوارض خفیف تر این دارو که با احتمال بیشتری ممکن است تظاهر بیابند عبارتند از:
-
سردرد
-
درد معده، تهوع، استفراغ و یبوست
-
احساس گرما و نفس تنگی
-
تعریق
-
ضعف و خستگی
-
کمردرد
-
اضطراب و افسردگی
-
اختلالات خواب
-
آب ریزش بینی
-
عوارض دیگری غیر از موارد ذکر شده نیز ممکن است در اثر مصرف این دارو ایجاد شوند.
در صورت مشاهده هرگونه علائم غیرمعمول و ناراحت کننده با پزشک مشورت گردد.
تداخلات دارویی:
در صورت مصرف داروهای زیر، قبل از مصرف بوپرنورفین به پزشک معالج اطلاع داده شود:
-
داروهاي ضد قارچ نظير: فلوکونازول، ایتراکونازول، کتاکونازول
-
مهارکننده ضدباکتری مانند: آزیترومایسین، ریفامپین
-
مسکن ها مانند: دیازپام، آلپرازولام، لورازپام
-
داروهای ضدصرع مانند: کاربامازپین
در صورت مصرف این داروها، نمی توان بوپرنورفین را استفاده کرد یا این که باید تحت نظر پزشک دوز خاصی از دارو را مصرف نمود و در طی درمان، آزمایشات پزشکی مکمل را انجام داد.
داروهای دیگری که در فهرست ذکر نشده اند نیز ممکن است باعث ایجاد تداخلات دارویی شوند. در مورد تمامی داروهای مصرفی تجویز شده و داروهای مصرفی خارج از نسخه با پزشک مشورت گردد. این موارد شامل: ویتامین ها، املاح، محصولات گیاهی و داروهایی که برای سایر بیماری ها مصرف می شود نيز، می شود.
مصرف داروی جدید در زمان درمان، بدون مشورت با پزشک معالج شروع نگردد.
راهنمایی های کلی:
اگر بيمار هریک از شرایط زیر را دارد، قبل از مصرف بوپرنورفین به پزشک خود اطلاع دهید:
-
در صورت داشتن آلرژی و حساسیت به بوپرنورفین یا در صورتی که در 4 ساعت گذشته داروی مخدر دیگری مصرف کرده است.
-
آسم، آپنه(قطع تنفس) خواب و سایر اختلالات تنفسی
-
بیماری های کبدی و کلیوی
-
بیماری های روانی یا سابقه اقدام به خودکشی
-
سابقه اعتیاد به الکل و سایر اعتیادهای دارویی
-
سابقه تشنج، جراحات سر و تومورهای مغزی
-
در صورت دارا بودن هرکدام از این شرایط باید تحت نظر پزشک و تحت شرایط خاصی با انجام آزمایش های مخصوص بوپرنورفین را مصرف نمود.
-
طبق دستور پزشک و تنها با دستور پزشک این دارو مصرف شود. دارو به اشخاص دیگر توصیه نشود، مخصوصا افرادی که سابقه سوء مصرف دارو و اعتیاد داشته اند. بوپرنورفین ممکن است باعث بروز علائم ترک در افرادی که به مواد مخدر اعتیاد داشته اند، بشود.
-
داروی بوپرنورفین را بايد در محلی مطمئني قرار داد تا سایر افراد به آن دسترسی نداشته باشند.
-
از دادن داروی بوپرنورفین به کودکان خودداری گردد
ترازوسین
ترازوسین به تنهایی یا همراه با سایر داروها برای درمان فشار خون بالا به کار می رود . ترازوسین با شل کردن عروق خونی ، جریان خون را تسهیل می نماید . پایین آوردن فشار خون به پیشگیری از سکتۀ مغزی ، حملات قلبی و مشکلات کلیوی کمک می کند .
این دارو ، در مردان برای درمان پروستات بزرگ ( سرطان خوش خیم پروستات ) به کار می رود . ترازوسین پروستات را کوچک نمی کند اما کمک می کند تا ماهیچه های گردن مثانه شل بشوند و جریان ادرار و تخلیۀ مثانه بهبود یابد . ترازوسین ، سایر علائم بزرگ شدن پروستات مثل ادرار کردن در طول شب را کاهش می دهد .
چگونه ترازوسین را مصرف کنم ؟ این دارو خوراکی است . معمولاً نوبت اول آن موقع خواب یا مستقیماً توسط پزشک به شما داده می شود. اکر در اثر خوردن دارو ، معدۀ شما اذیت می شود ، می توانید آن را با غذا یا شیر میل کنید . مقدار دارو بر اساس وضعیت بیماری ، استفادۀ همزمان از سایر داروها و
Ù پاسخ شما به درمان ، تنظیم می شود .
Ù برای جلوگیری از گیجی یا غش کردن ، نوبت اول ترازوسین را موقع خواب میل کنید . همچنین زمانی که پزشک ، مقدار دارو را اضافه کرد ، نوبت اول آن را موقع خواب میل کنید .
Ù برای افزایش فواید ترازوسین ، آن را به طور منظم و در ساعت معینی میل کنید . بدون ِ مشورت با پزشک ، مصرف دارو را متوقف نکنید . وقتی دارو را به طور ناگهانی قطع کنید ، ممکن است حال شما بد بشود . اگر چندین روز دارو را میل نکرده اید ، قبل از شروع مجدد آن با پزشک مشورت کنید .اگر ترازوسین را برای فشار خون بالا مصرف می کنید ، لازم است حتی در صورت احساس ِ بهبودی ، مصرف دارو را ادامه دهید .
اگر ترازوسین را به خاطر بزرگی پروستات مصرف می کنید ، چهار تا شش هفته طول می کشد تا متوجه فواید دارو بشوید . اگر بعد از این مدت ، علائم شما باقی ماند یا بدتر شد به پزشک خبر بدهید .
اگر فراموش کردم دارویم را بخورم ، چه باید بکنم ؟
اگر یک نوبت را فراموش کردید ، به محض یادآوری آن را میل کنید . اگر زمانی یادتان آمد که نزدیک نوبت بعدی است کافی است نوبت بعدی را طبق برنامه میل کنید . هیچ گاه مقدار دارو را دو برابر نکنید . اگر دو نوبت یا بیشتر را فراموش کردید ، با پزشک خود مشورت کنید .
چگونه ترازوسین را نگه داری کنم ؟
دارو را در دمای اتاق با حرارت 20 تا 25 درجۀ سانتی- گراد ، دور از نور و رطوبت نگه دارید . تمام داروها را دور از دسترس کودکان و حیوانات خانگی قرار دهید .
بایستید لازم است این کار را به آرامی انجام دهید و قبل از پایین آمدن از تخت ، چند دقیقه ، در حالی که پاهایتان را آویزان کرده اید ، روی تخت بنشینید . در صورتی که دچار گیجی شُدید ، بنشینید یا دراز بکشید . اگر این حالات باقی ماند یا بدتر شد فوراً به پزشک خبر بدهید .
Ù به خاطر داشته باشید که پزشک شما این دارو را در صورتی تجویز می کند که فواید آن از خطر اثرات جانبی آن بیشتر باشد . بسیاری از کسانی که این دارو را مصرف می کنند ، به هیچ عارضۀ جدی و خطرناکی دچار نشده اند .
Ù علائم زیر به ندرت اتفاق می افتند با این حال در صورت ایجاد هر کدام از آنها فوراً به پزشک خبر بدهید : غش کردن ، تند و نامنظم شدن ضربان قلب ، مشکلات جنسی ، تورم زانو / دست ها / پاها و اضافه وزن غیر منتظره .
Ù احتمال حساسیت شَدید به ترازوسین کم است اما در صورت بروز علائم حساسیت مثل ایجاد دانه های قرمز رنگ روی پوست ، خارش ، تورم ، گیجی شَدید و تنگی نفس فوراً به پزشک خبر بدهید .
هنگام مصرف ترازوسین توجه به چه نکاتی اهمیت دارد ؟
قبل از دریافت ترازوسین ، سابقۀ هر گونه حساسیت دارویی را به پزشک اطلاع دهید .
Ù قبل از مصرف این دارو در مورد سابقۀ پزشکی خود به ویژه سابقۀ افت فشار خون ، سرطان پروستات یا سایر مشکلات مثانه و پروستات و بیماری کبد ، پزشک را مطلع کنید .
Ù ترازوسین ممکن است باعث گیجی و خواب آلودگی شود ؛ بنابراین هنگام رانندگی یا کار با وسایل برقی احتیاط کنید .. مصرف الکل را محدود کنید .
Ù برای جلوگیری از غش کردن یا گیجی ، به مدت طولانی نایستید . از گرم شدن بیش از حد حین ورزش یا در هوای گرم بپرهیزید .
Ù قبل از انجام جراحی ( مثل جراحی آب مروارید ) به پزشک اطلاع دهید که این دارو را مصرف میکنید .
Ù ممکن است پزشک برا ی کنترل وضعیت شما یا بررسی عوارض جانبی ، آزمایشاتی را به طور منظم انجام دهد .
Ù اگر ترازوسین را برای در مان فشار خون بالا مصرف می کنید ، لازم است فشار خون خود را به طور منظم اندازه گیری کنید . بنابراین روش اندازه گیری فشار خون را یاد بگیرید و هر گونه افزایش یا کاهش قابل توجه آن را به پزشک خبر بدهید . تغییر در روش زندگی مثل روش های کاهش استرس ، ورزش و تغییر رژیم غذایی ، اثر بخشی ِ ترازوسین را افزایش می دهند . در مورد روش های تغییر در سبک زندگی با پزشک خود مشورت کنید .
آیا ترازوسین بر داروهای دیگر اثر می گذارد ؟
پزشک از اثر متقابل ترازوسین و سایر داروها آگاه است و آن را کنترل می کند . قبل از هماهنگی با پزشک ، مصرف هیچ دارویی را شروع یا متوقف نکنید یا مقدار مصرف دارو را تغییر ندهید .
Ù قبل از مصرف ترازوسین ، تمام داروهای شیمیایی و گیاهی را که استفاده می کنید به پزشک اطلاع دهید .
Ù در صورت بارداری به پزشک اطلاع دهید .
Ù معلوم نیست که ترازوسین وارد شیر مادر می شود یا نه . .به همین دلیل در صورتی که به کودک خود شیر می دهید ، پزشک را مطلع کنید .
اثرات جانبی ترازوسین کدام است ؟
ممکن است دچار خستگی ، تهوع ، اختلال بینایی ، سردرد و گرفتگی بینی بشوید . ممکن است بعد از نوبت اول ِ دارو یا گاهی در هفتۀ اول تجویز دارو ، هنگام ایستادن ، احساس سبکی سر یا گیجی پیدا کنید .
مهناز نیک پیما - کارشناس ارشد پرستاری - سوپر وایزر آموزشی
SSRI و سندرم بازگیری
SSRI و سندرم بازگیری:
رفرنس: هفته نامه پزشکی امروز – شماره 567 – 28 اردیبهشت 84
واکنشهای بازگیری Withdrawal بعد از قطع مهار کنندههای انتخابی بازجذب سروتونین (SSRI) در بزرگسالان به خوبی شناخته شده است. چند مورد سندرم بازگیری (ترک) ناشی از SSRI در نوزادان گزارش شده است. این واکنشها با تشنج، آغالش پذیری، Irritability و گریه غیر طبیعی و ترمور مشخص میشود. از نیمه 2003 تعداد 93 مورد مصرف SSRI توسط مادر با تشنج نوزاد یا بروز سندرم بازگیری از 11 کشور گزارش شده است. حدود دو ثلث موارد بعلت مصرف پاروکستین بود ولی مواردی هم با مصرف فلوکستین، سرترالین و سیتالوپرام گزارش شده بود. در بسیاری از موارد مربوط به پاروکستین، این دارو تنها دارویی بود که نوزاد در زمان بارداری مادر با آن تماس داشت. آنالیز آماری گزارشها حاکی از آن است که همراهی میان قطع در نوزادان و تمامی SSRI ها به صورت اشتراکی و هر نوع SSRI به صورت فردی، بالاتر از آن مقداری است که میتوان انتظار داشت.
اکستازی
اکستازی
مقدمه
پیشرفت علم در چند قرن اخیر علیرغم نکات مفیدی که برای بشر فعال به دنبال داشته باشد ولی دارای مسائل منفی مثل ساخت بمب اتم ، سلاح های شیمیایی و ... هم بوده است که این مسائل چهرۀ علم را مخدوش نموده اند. یکی از علومی که درچند دهۀ اخیر دارد رشد و پیشرفت خیره کننده ای بوده است، علم داروسازی است. این علم با ساختن مواد شیمیایی مختلف درصدد رفع مشکلات انسانی برآمده است . داروها و ترکیبات شیمیایی که توسط دانشمندان این علم ساخته شده است؛ علیرغم اثرات مفید، مورد سوء استفاده هم قرار میگیرند. یکی از این دسته های داروئی ، دسته آمفتامین ها و مواد مشابه آن است. این دستۀ داروئی دارای خاصیت تحریک دستگاه عصبی هستند که به خاطر این اثر مورد سوء استفاده بسیاری قرار می گیرند. یکی از این داروها، 3 و 4- متیلین دی اکسید متامفتامین (MDMA) یا همان اکستازی است. لذا بر آن شدیم تا با شرح اثرات این دارو، آن را مورد بررسی قرار میدهیم.
تاریخچه پیدایش
درمورد سال دقیق پیدایش این دارو نظرات متفاوتی وجود دارد. ولی آنچه که بیشتر نقل میشوداین است که در سال 1912 توسط کشور آلمان و شرکت Merck ساخته شد، تا اشتها را در افراد چاق،کنترل و مهار کند. از این دارو در سال 1914 ، جهت کاهش اشتهاء در سربازان، در جنگ جهانی دوم مورد استفاده قرار گرفت. در سال 1970 ، روانپزشکان آن را داروی مناسبی برای درمان اختلالات روانی معرفی کردند و از آن پس مصرف آن شروع شد. سال 1985 ، دولت آمریکا ، کانادا وانگلستان مصرف آن را ممنوع اعلام کردند و این امر باعث شد تا زمانی که قاچاق این دارو و مصرف خیابان آن فراهم شود.
²اشکال داروئی
اکستازی خالص پودری سفید رنگ حاوی کریستالهای ریز است و بوئی مشابه کپک دارد. این دارو دارای اشکال قرص ، کپسول، پودر استنشاقی و برچسب های پوستی است.
البته اکستازی را می توان تزریق هم نمود؛ ولی شایع ترین شکلی که مورد استفاده قرار میگیرد، همان شکل قرص و روش خوراکی است. این قرصها حاوی ترکیبات اضافی زیادی مثل کافئین ، افدرین ، pcp و موادی از این دست هستند که خود این مواد هم دارای اثرات تحریکی هستند. میزان مادۀ فعال موجود در هر قرص از 9 تا 117 میلی گرم متفاوت است.
درسالهای اخیر، یکی از شرکتهای داروئی از اکستازی و سیلدنافیل دو ترکیبی به نام Sextasy استفاده کرده که هم دارای اثرات اکستازی و هم دارای اثرات مشابه سیلدنافیل است.
² MDMA
از طریق خوراکی و دستگاه گوارش به سرعت جذب می شود و حدود 2 ساعت پس از مصرف به اوج غلظت پلاسمائی خود می رسد. نیمه عمر این دارو حدود 8 ساعت است. و 40 ساعت پس از مصرف تقریباً به طور کامل از بدن دفع می شود.
این دارو به طور عمده در کبد متابولیزه می شود و به متابولیت هایی تبدیل می شود. یکی از این متابولیت ها ، دی اکسی متیل DMA است.
² فارماکودینامیک
شواهد بسیاری وجود دارد که اثر MDMA و ترکیبات مشابه آن، افزایش آزادسازی نوروترانسمیترهای مونوآمینی مثل سرو توونین و نورآدرنالین از انتهای آکسونهای عصبی است. این ترکیب تا حدودی مانع جذب مجدد سروتونین می گردد.
این ترکیب دارای ایزومرهای متفاوتی است و متابولیت های آن در افزایش افراد مختلف، دارای شدت، دوره و توکسیسیتی مختلفی هستند.
²اثرات
این اثرات براساس میزان مصرف MDMA ، متفاوت هستند. لذا در دو مبحث اثرات حاد و طولانی مدت بررسی می شود. اثرات حاد خوددارای آثار مطلوب و نامطلوب هستند که در زیر بحث می شوند.
الف ) اثرات حاد مطلوب
اثرات مطلوب MDMA مشابه سایر آمفتامین های باشد یعنی کاهش خستگی و افزایش میزان انرژی، تمایلات جنسی و بی خوابی . این اثرات باعث ایجاد حالت یوفوریا و سرخوشی، درک حسی بالا، روابط دوستانه با اطرافیان و قابلیت بالای کنترل تکانه ها می شود.
ب ) اثرات حاد نامطلوب
این ترکیبات نیز مشابه سایر آمفتامین ها دارای عوارض جانبی است که پس از مصرف خود را نشان میدهند. اثرات نامطلوب این ترکیب عمدتاً درجهت افزایش تنش است مثل ایجاد سفتی عضلانی، قفل شدگی دندان ها bruxism و بی قراری مداوم در پاها. این فعالیت عضلانی به همراه اثرات دارو بر روی سیستم کنترل دمای بدن باعث افزایش دمای بدن می شود. در طی 3-2 روز اول پس از مصرف، سفتی عضلات، درد کمر، سردرد ، تهوع ، کاهش اشتهاء ، بی خوابی و اختلال بینائی موجود می آید.
اثرات فیزیولوژیک نامطلوب این ترکیب شامل بیش فعالی ، پرش افکار و بیخوابی است، توهم ، مسخ شخصیت، اضطراب و بی قراری نیز در این افراد مشاهده شده است. حملات پانیک ، دلیریوم و دوره های سایکوتیک کوتاه، در اثر عدم مصرف از بین می رود.
اثرات طولانی مدت یا باقیمانده
الف ) نوروتوکسیسیتی سروتونین
این داروها در طولانی مدت باعث کاهش نورونهای حاوی سروتونین و همچنین محتوای سروتونین می شوند. تعداد سلولهای گلیال در آنها افزایش می یابد و الگوی متابولیسم گلوکز و جریان خون مغزی تغییر می یابد.
ب ) عوارض روانی طولانی مدت
این عوارض اکثراً مربوط به اعمالی می شود که سروتونین در آنها نقش دارد. مثل :
اختلال حافظه (کلامی و بینائی) ،کاهش قدرت تصمیم گیری ، تحریک پذیری ، اختلالات اضطرابی، توهم افسردگی شدید، افسردگی شدید، افسردگی در این افراد معمولاً مقاوم به درمان است و برخی اوقات با افکار خودکشی همراه است.
ج) عوارض جسمانی طولانی مدت
این عوارض مشابه همان عوارض حاد جسمانی است ولی به مدت بیشتری باقی می مانند. مثل bruxism ، دردهای عضلانی، مواج شدن فشار خون، پارکینسونیسم و فلج دو طرفهاعصاب چشمی.
فشار خون در این افراد ابتدا بالا می رود ولی پس از آن کاهش پیدا میکند. تغییرات در الگوی خونرسائی مغز در این افراد مشاهده می شود.
عوارض توکسیک دارو
در این بخش به بحث در مورد عوارض جدی این ترکیبات می پردازیم که اغلب باعث تمدید حیات فرد می شوند. در کل ، 4 نوع سمیت وجود دارد که مربوط به دارو می باشند:
سمیت کبدی ، قلبی – عروقی ، مغزی و هیپرپیرکسیک هر کدام از این عوارض را در زیر توضیح خواهیم داد.
الف ) یکی از شایع ترین علامت های سمیت کبدی در این افراد، یرقان است که علل مختلفی برای آن در نظر گرفته می شود از جمله : واکنش داروئی، سمیت مواد اضافه شده و اثر ثانویه هیپرپیرکسی. ولی آنچه که بیشتر محتمل به نظر می رسد، متابولیسم دارو است. این دارو در کبد متابولیزه می شود و ترکیبات ثانویه آن باعث واکنش با گلوتامین می شوند که خود این عامل باعث مرگ سلولی می شود.
علائم این سمیت بیشتر شبیه به یک هپاتیت ویروسی است. یکی از تابلوهای بالینی که نشاندهندۀ شدت سمیت است، نارسایی کبدی برق آسا است که اکثراً باعث مرگ فرد می شود مگر هر چه سریعتر پیوند کبد انجام شود.
ب ) سمیت قلبی – عروقی
از آنجایی که این دارو باعث مهار سروتونین ، نورآدرنالین و دوپامین می شود، می تواند باعث ایجاد عوارض قلبی – عروقی شود. این عوارض عبارتند از: هیپرتانسیون، تاکی کاردی، خونریزی رتین، آسیب به دیوارۀ عروق و اختلال ریتم قلبی.
ج) سمیت مغزی
تعریق شدید فرد باعث ایجاد حالت هیپوناترمی می شود. از دست دادن حجم آب باعث نوشیدن آب توسط فرد می شود که این امر باعث تشدید هیپوناترمی می شود. یکی دیگر از علل هیپوناترمی ترشح نابجای ADHاست که در این افراد بوجود می آید. هیپوناترمی ساقۀ مغز باعث اثرات مخرب کشنده بر سیستم قلب و تنفس می شود.
د) هیپرپیرکسی
این حالت مشابه گرمازدگی است ولی علل آن همانطور که ذکر شد متفات است. این افزایش درجه حرارت بدن خود باعث ایجاد اثرات سوء دیگری می شود که در زیر به عده ای ازآنها اشاره می شود:
رابدومیولیز – میوگلوبینوری و نارسایی کلیه – آسیب کلیوی و انعقاد قشر داخل عروقی (DIC)
درمان هیپرپیرکسی عبارت است از خنک کردن بدن با آب سرد، تزریق سالین سرد، لاواژ معدی با مایعات سرد و سایر اقدامات حمایتی دیگر. گفته می شود Dantrolene که برای کاهش انقباضات عضلانی استفاده می شود ، در درمان هیپرپیرکسی نیز مؤثر است.
منابع
1. The Pharmacology and toxicology of (ecstasy) (MADA) and related drugs Canadian Medical association Journal
2. Neurotoxicity of MDMA - Pubmed
3. Server dopaminargic Neurotoxicity – pubmed
اکستازی چیست ؟ دکتر عبدالرحیم دادجو - نقل از هفته نامه تصویر بوشهر 4.
قرص اکستازی ، سایت رشد شبکه ملی مدارس ایران 5.
مقایسه اثر اکستازی در زنان و مردان ماهنامه پیام مشاور 6.
7. Sextasy - www. Wikipedia.com
داروي روانگردان متامفتامين 0اكستازي
بسمه تعالى
داروي روانگردان متامفتامين 0اكستازي)
اكستازي چيست؟
اكستازي يا MDMA يا متيلن دي اكسي- اِن مت آمفتامين نوعي آمفتامين است كه بيش از 20 سال معروفيت دارد و امروزه بعنوان يك داروي نشاط آور در جوامع مختلف مصرف مي شود.
· اين دارو پس از جنگ جهاني اول براي درمان افسردگي سربازان آلماني و آمريكايي بكار مي رفت. توليد غير قانوني اين دارو و مصرف همه گير آن سبب بروز اختلالات جدي و حتي مرگ مي شود.
اشكال دارويي:
- پودرسفيدرنگ كريستال(همراه با بوي كپك)
- قرص،كپسول(درصورت ناخالصي به رنگهاي قرمز و قهوه اي ديده مي شود)
- پودر استنشاقي
- برچسبهاي پوستي
- نوع تزريقي
· نوع خوراكي آن شايعتر است
دوز مصرفي:
هر قرص از 9 تا 117 ميلي گرم متفاوت است. دوز خوراكي استاندارد اين دارو 80 تا 150ميلي گرم مي باشد.زمان شروع اثر دارو 20 تا 90 دقيقه است و تا 24 ساعت بطول مي انجامد.
اين دارو در ميان گروههاي زير مصرف بالايي دارد :
دانش آموزان ،نوجوانان،مرد يا زن جوان، افراد تحصيلكرده يا دانشجو،افراد مرفه كه در خانواده اي از هم پاشيده رشد كرده يا تنها زندگي مي كند.
· آمار در ايران در سال 1380 : بيش از 40 هزار نفر اكستازي را تجربه كرده اند.
· در سال 2001 در آمريكا: 1/8 ميليون نفر تا سال 2003 حدود 5/6 ميليون نفر افزايش پيدا كرده است.
اصطلاحات عاميانه:
Bean,Adam,M,E,X,Ecstasy ، دلفين، لنگر، صليب سرخ، رنو، سان شاين، سوپرمن، هوندا، اپل، امگا، پليكان، لاو و مرسدس.
اثرات رواني: احساس سرخوشي و نشاط،صميميت با افراد، اختلال در درك حواس، افزايش انرژي، آسيب هاي حافظه،حملات Panic ،توهم، مسخ شدگي
اثرات جسمي: كاهش آب بدن، عدم تعادل، سردرد و سرگيجه، تحريك نابه جاي كورتكس مغز، حركات غيرعادي چشم، اسپاسم عضلات، افزايش فشارخون
· به ازاء هر 2 مرد، 1 زن اكستازي مصرف مي كند.
اثراتي كه نياز به اقدام فوري دارد:
1- حملات مغزي و قلبي
2- دهيدريشن
3- اختلالات شديد هيپوتالاموس
علايم مسموميت با دارو:
كاهش شديد آب بدن-گشاد شدن مردمكها و چشمها- تب بالا- افزايش شديد ضربان قلب- افزايش فشارخون- علايم خونريزي مغزي
***
با يك بار مصرف اكستازي،احتمال از دست دادن 60% از حافظه وجود دارد.
***
قيمت دارو:
در ايران هر قرص بين6 تا 12 هزار تومان است. در آمريكا هر قرص 50 دلار يا بيشتر مي باشد و به موقعيت و مكان خريد آن بستگي دارد.(اطلاعات مربوط به سال 82)
موارد عدم مصرف:
- در افرادي كه از مهار كننده پروتئاز استفاده مي كنند خودداري شود.
- اشخاص با تاريخچه بيماريهاي مزمن قلبي، هايپرتانسيون آنوريسم ،هپاتيت، اختلالات كليوي،هايپوگليسمي
- در صورت استفاده از مواد الكلي قوي از مصرف MDMA خودداري كنيد.
- از مصرف دوز زياد دارو و تكرار در صرف آن خودداري شود.
· مصرف اين دارو اعتياد جسماني ايجاد نمي كند، اما سبب وابستگي رواني مي شود.
· هنوز پادزهري موثر براي درمان مسموميت ناشي از مصرف X شناخته نشده است.
· مصرف انفرادي اين دارو در تنهايي خطر آفرين است.
· مصرف با داروهاي ضد افسردگي، بطور همزمان، احتمال مرگ را افزايش مي دهد.
چند توصيه :
1- مصرف اعتيادآور و شادي افزا راه حل واقعي مشكلات زندگي نيست.
2- روي آوردن به اين قبيل مواد پا گذاشتن در جاده ناهمواري است.
3- ورزش،رژيم غذايي،پياده روي طولاني مدت همراه با مشاهده طبيعت باعث القاي احساس رضايت مي شود.
4- والدين بايد مراقب فرزندان خود باشند و با آنها صحبت كنند و موارد خطرناك را تذكر دهند.
منابع:
1- اينترنت
2- ژورنال Journal Of Emergencynursing 27.1 feb 2001
3- مجله زنان سال دوازدهم،آبانماه 1382 ، شماره 104-ترجمه دكتر ليلا پرورش- شيرين ميرزازاده
4- با تشكر از مديريت آموزش بيمارستان شهيد چمران
آمفتامين ها
آمفتامين ها
کريستال و اکستازي در اين گروه از مواد قرار مي گيرند. قرص اکستازي را مي خورند ولي آمفتامين ها به روش تدخين ، استنشاقي و حتي تزريق قابل سوء مصرف هستند. اثرات آگونيستي و پيامد هاي آمفتامين ها مشابه کوکايين است ولي دوره اثر طولاني تر و قدرت بالاتر آنها باعث مي شود که اثرات جانبي شان طولاني تر از کوکايين باشد.
درمان وابستگي به کريستال نياز به تجويز دارو ندارد. بي قراري ، اضطراب و حملات حاد سايکوز با بنزوديازپين ها درمان مي شود. واکنش هاي سايکوتيک پايدار با نورولپتيکها کنترل مي شود. کساني که به مدت طولاني از آمفتامين ها استفاده کرده اند وقتي ترک مي کنند اغلب يک دوره افسردگي شديد ، پرخوابي و پرخوري را پشت سر مي گذارند و اظهار مي دارند که انرژي و انگيزه آنها کم شده و توانايي فعاليت ندارند. گروه درماني و روان درماني حمايتي بايد براي آنها در نظر گرفته شود گرچه در بيشتر بيماران يک دوره درمان ضد افسردگي لازم است. لذا براي درمان وابستگي به کريستال و اکستازي همکاري يک روانپزشک لازم است.
پس ترک اعتياد به کريستال با استفاده از متادون صحيح و علمي نبوده ، هزينه سنگيني را به بيمار تحميل مي کند. ضمن اينکه خطر تغيير وابستگي از کريستال به مواد مخدر مورفيني وجود دارد. معتاد به کريستال که با متادون سمزدايي مي شود در چند روز اول ناراحتي زيادی را متحمل می شود که عمدتاً روحی – روانی است . علائم جسمی آن بسیار کم است. اگر متادون نمی گرفت نیز همین علائم را پیدا می کرد.
نوشته شده توسط: محمد قاسم اف
داروهاي مورد سوء استفاده
داروهاي مورد سوء استفاده
دکتر حميده قرباني کارشناس متخصص آزمايشگاه پزشکي قانوني مشهد: - نشريه سپيدار سبز – انتشارات بيمارستان امام حسين مشهد – بهداري نيروي مقاومت بسيج سپاه پاسداران
آمفتامين:
در اواخر دهه 1920 شناخته شد و در سال 1936 مصرف پزشکي آن آغاز گرديد. دکستروآمفتامين عضو اصلي اين گروه است. اگر چه تعداد زيادي از آمفتامينها و جانشينهاي آن، نظير متامفتامين، فن مترازين و متيل فنيدات (ريتالين) متعاقباً معرفي گرديدند. تعداد همولوگهاي آمفتامين، با اثرات تحريک کننده روان به چندين عدد ميرسد اولين دارو شامل DOM ، بعد MDA و HDMA ميباشد. يک آکالوئيد طبيعي خيلي نزديک به آمفتامين به نام کاتينون، در برگها و ساقه گياه Catha Edlis يافت شده است. اين گياه در خاورميانه وآفريقا کشت داده ميشود. جويدن برگهاي تازه چيده شده آن منجر به اثراثي غير قابل تشخيص از اثرات آمفتامين ميگردد.
در حين جنگ جهاني دوم، آمفتامين مکرراً توسط نظاميان آمريکايي مصرف ميشد. بعد از جنگ مقدار خيلي زيادي از آمفتامين توسط جوانان ژاپني استفاده شد و منجر به اعتياد اپيدميک گرديد. در سالهاي 1960 روند اعتياد تغيير کرد و مت آمفتامين بر آمفتامين ترجيح داده شد. (زيرا به راحتي بطور غير قانوني قابل ساختن و راه مصرف آن نيز تزريقي بود). يک شکل اعتياد تزريقي با آمفتامين "YUN" ناميده ميشود. تزريقات مکرر داخل وريدي توسط معتاد که به دنبال آن احساس هوشياري ذهن و نشاط بيش از حد حاصل ميشود. مقدار کل مصرف روزانه حتي تا 4000 ميلي گرم گزارش شده است. پس از چند روز که معتاد به اين طريق دارو را مصرف کرد، شخص دچار توهم شده و فکر ميکند حشرات زير پوستش راه ميروند. اين مسئله به خراشهاي پوستي وسيع و مشخص منجر ميگردد. بالاخره خوشي پايان يافته و خستگي بيش از حد ناشي از بي خوابي، بي غذايي و علائم محروميت فرا ميرسد. الگوي جديدي از سوء استفاده آمفتامين بوجود آمده است که بلورهاي قليايي مت آمفتامين 'Ice' را ميکشند (معادل استفاده از کوکائين بصورت Crack). دود ناشي از آن خيلي سريع دارو را به مغز ميرساند، همانطور که تزريق داخل وريدي اين کار را ميکند. چون مدت زمان فعاليت متآمفتاين خيلي بيشر از کوکائين است بنابراين نشئگي حاصل ا ز يکبار دود کردن آن ممکنست براي چندين روز ادامه يابد.
کوکائين:
کوکائين را ميتوان يک آمفتامين شديدالاثر تعبير کرد که داراي تمام اثرات تشديد شده آمفتامين ميباشد. اين ماده خيلي بيشتر از آمفتامين منجر به وابستگي شده و مصرف بيش از حد آن منجر به مرگ ميشود.
سه نوع رايج تجويز کوکائين شامل: از طريق انفيه- از طريق کشيدن "باز آزاد" و بالاخره مصرف وريدي که بخصوص در معتادان به هروئين شايع است. کوکائين به شکل ملح هيدروکلرايد و باز آزاد (Crack) موجود است. که باز آزاد آن از طريق قليايي کردن ملح و استفراج آن به کمک حلالهاي مناسب به دست ميآيد. با کشيدن باز آزاد دارو با سرعتي تقريباً برابر با تزريق داخل وريد جذب ميشود، بنابراين اثرات حاصله برجسته تر از زماني است که دارو از طريق انفيه مصرف ميشود و سرعت اثر آن برابر اثر از راه تزريقي است.
کوکائين ممکنست در گردهماييها به منظور خوش گذراني يا مرتباً توسط آنهايي که خود را تحت فشار براي فعاليت بيشتر قرار ميدهند مثل نوازندگان راک مصرف گردد. بيماران معتاد به هروئين که تحت درمان نگهدارنده با متادون بوده و به همين دليل ديگر آثار نشاط آور هروئين در آنها ايجاد نميشود ممکنستت به سوي کوکائين روي آورند زيرا آثار نشاط آور کوکائين تحت تاثير متادون قرار نميگيرد.
مواد توهم زا:
LSD: داروهاي اين گروه شامل LSD، مسکالين و پسيلوسيبين ميباشد. اين داروها به دلايل مختلف مورد مصرف قرار ميگيرند. علت عمدهاي که توسط اکثر مصرف کنندگان عنوان ميشود اينست که اين داروها راههاي جديدي براي درک دنيا و حل مسايل و مشکلات فردي ارائه ميدهند. ادعاي اول ناشي از درجات مختلفي از تغيير در ادراک بوده و ادعاي دوم به علت تغييرات و دگرگوني خلق و افزايش خويشتن نگري است. LSD سبب يکسري از آثار جسمي، رواني و ادراکي ميشود که با يکديگر تلاقي کرده و بصورت سرگيجه ضعف، لرزش، تهوع و کرختي بروز ميکند.تاري ديد، خطاي درک فواصل، اوهام بينايي يا توهمات بينايي، اختلالات شنوايي و تغيير در درک زمان از اختلالات شايع ادراکي هستند. اختلالات حافظه، اشکال در فکر کردن قضاوت ضعيف و تغيير خلق از مهمترين آثار رواني آن ميباشد. مقادير مصرف معمولي LSD در افراد تقريباً 2-1 ميکروگرم به ازاي هر کيلوگرم وزن بدن است و بنابراين يکي از شديد الاثرترين داروهاي شناخته شده ميباشد. اين دارو از راه خوراکي و تزريقي به يک اندازه موثر است و به همين علت بيشتر از را خوراکي مصرف ميشود. پسيلوسيبين ممولاً با مقادير 250 ميکروگرم به ازاي هر کيلوگرم وزن بدن و مسکالين با مقادير 6-5 ميلي گرم به ازاي هر کيلوگرم وزن بدن بکار ميرود. عليرغم اختلافاتي در قدرت اثر، آثار آنها عملا يکسان است.
اسکوپولامين: از اثرات آن ميتوان ايجاد هذيان و درجات مختلفي از بيداري، اشکال در تفکر، از دست دادن واضح حافظه و هذيانهاي عجيب و غريب را نام برد. اگر مقدار مصرف زياد باشد، اين اختلالات ممکن است بيش از يک روز باقي بماند، بضي افراد ممکنست پس از چند روز حافظه خود را بدست آورند. بيشتر افراد حداقل تحت شرايط جبري، اين داروها را ناخوشايند مي يابند و تمايل کمي براي تکرار تجربه نشان ميدهند. بعضي نيز در حين دوره اثر دارو وحشت زده ميشوند.
فن سيکليدين (PCP): گرد فرشته نيز نام دارد. اولين بار توسط معتادان خياباني مصرف شد و در طي سالهاي بعد بجاي LSD و تتراهيدروکانابينول و توهم زاهاي ديگر به فروش ميرفت. در حال حاضر شايعترين داروي توهم زادي مورد سوء استفاده است. فن سيکليدين ممکن است با مخلوط کردن با تنباکو کشيده شود يا از طريق استنشاقي، خوراکي و تزريق داخل وريدي مصرف شود. PCP؛ ايجاد کنارهگيري، گيجي، تغييراتي در تصور بدن و از دست دادن حسن وضعي مينمايد، علائم و نشانه هاي جسمي شامل بي حسي، نيستاگموس، تعريق، طپش قلب و فشار خون بالا ميباشد. آثار آن وابسته به مقدار مصرف بوده و مصرف بيش از حد آن کشنده است در حاليکه مرگ و مير در اثر داروهاي دسته LSD گزارش نشده است.
حشيش يا ماريجوآنا: حشيش نه تنها يکي از قديميترين بلکه يکي از پر مصرف ترين داروهاي روان گردان ميباشد. گلها و برگهاي کوچک گياه شاهدانه (Cannabis Sativa) بيشترين مقدار دارو را دارد. ماري جوانا ترکيي از گياه خرد شده است که شبيه علف خرد شده ميباشد. از استخراج رزين گياه شاهدانه، يک محصول بسيار قوي به نام حشيش بدست ميآيد. طريقه ارحج مصرف حشيش در کشورهاي غربي کشيدن آن ميباشد. مطالعات نشان داده است که راه کشيدن تقريباً معادل تزريق داخل وريدي است. در بعضي کشورهاي شرقي گياه شاهدانه بطور خوراکي همراه با شيريني مصرف ميگردد. ميزان جذب خوراکي ماده موثره از اين راه کند و بسيار متغير، ولي اثر آن طولانيتر است.
کسي که ماري جوانا را دود ميکند ممولاً بد از 3-2 بار تنفس دود اثر دارو را ميبيند و چنانچه کشيدن ادامه يابد آثارش افزايش يافته و تا 20 دقيقه پس از خاتمه کشيدن، ادامه مييابد. بيشتر آثار دارو پس از 3 ساعت از بين ميرود يعني وقتيکه غلظت پلاسمايي دارو به حداقل رسيده است. اوج اثر دارو در تجويز خوراکي ممکن است 4-3 ساعت پس از خوردن حاصل شده و 8-6 ساعت ادامه يابد.
در مرحله اوليه اثر دارو، شخص احساس بزرگي ميکند. اين مرحله با سرخوشي، خنده هاي غير قابل کنترل، تغيير در درک زمان دگرگوني شخصيت و اختلالات بينايي مشخص ميشود، سپس مصرف کننده دارو آرامش يافته و درون نگر شده و حالت خواب مانند پيدا ميکند، اگر چه عملاً به خواب نميرود. تفکر يا تمرکز حواس مشکل ميشود، اگر چه با صرف انرژي زياد ميتوان آنرا بدست آورد.
ادامه دارد....
سفترياكسون چيست؟
سفترياكسون چيست؟
از اينترنت: سايت شركت دارو سازي پخش رازي
سفترياكسون يك آنتي بيوتيك است و به خانواده سفالوسپورين ها تعلق دارد. اين دارو در عفونت هاي باكتريال متعدد ريه، پوست، استخوان، مفصل، خون، دريچه هاي قلب و دستگاه ادراري استفاده مي شود. سفترياكسون در درمان مننژيت، سوزاك، عفونت هاي روده اي و پيشگيري از بروز عفونت پس از اعمال جراحي نيز بكار مي رود. سفترياكسون به شكل پودر جهت تزريق درون ويال توليد مي شود.
طريقه مصرف سفترياكسون
سفترياكسون درون عضلات بزرگ (مثل باسن) تزريق، يا درون سرم ريخته و در مدت حدود 30 دقيقه درون رگ تزريق مي شود. بسته به نظر پزشك معالج شما اين دارو 2 تا 4 بار در شبانه روز به شما تزريق خواهد شد. هنگام تزريق عضلاني سفترياكسون مي توان جهت كاهش درد دارو را با ليدوكائين (نوعي ماده بي حس كننده) مخلوط كرد. پس از اضافه كردن آب مقطر به ويال، محلول حاصل را به دقت بررسي كنيد. ماده حاصل بايد شفاف و عاري از هر گونه ذره شناور باشد. در صورت وجود تغيير رنگ، اجسام خارجي درون محلول يا نشت محلول از سرم محتوي دارو از تزريق آن خودداري كنيد. دارو را دقيقا مطابق با دستور پزشك خود مصرف و از تغيير دوز يا قطع مصرف دارو بدون اجازه پزشك پرهيز نماييد. در صورت توقف خودسرانه دوره درمان، ممكن است عفونت شما تشديد شده و حتي نياز به بستري شدن در بيمارستان پيدا كنيد.
موارد منع مصرف
سفترياكسون نبايد در افراد دچار آلرژي يا حساسيت شديد به ساير سفالوسپورين ها و پني سيلين ها و نيز در مبتلايان به پورفيري (نوعي بيماري خوني) استفاده شود.
فراموش كردن دوز دارو
در صورت فراموش كردن يك دوز سفترياكسون، به محض به خاطر آوردن دوز فراموش شده آن را ميل كنيد. اما اگر تقريبا زمان نوبت بعدي رسيده است، نوبت فراموش شده را رها كرده طبق برنامه منظم خود عمل كنيد. مقدار دارو را دو برابر نكنيد.
هشدارها و موارد احتياط
موارد زير را به پزشك خود اطلاع دهيد: • به سفترياكسون يا ديگر سفالوسپورين ها (همچون سفازولين يا سفتازيديم)، پني سيلين ها، پني سيلامين يا هر داروي ديگري حساسيت داريد. • دارويي مصرف مي كنيد؛ خصوصا آنتي بيوتيك هاي ديگر، داروهاي ضدانعقاد همچون وارفارين، پروبنسيد و يا ويتامين ها. • مبتلا به بيماري كليوي، كبدي، گوارشي (به ويژه كوليت) و يا ديابت هستيد، يا سابقه ابتلا به اين بيماري ها را داريد.
عوارض جانبي
سفترياكسون عوارض چنداني ايجاد نمي كند. عوارضي كه ذكر خواهد شد ممكن است با مصرف دارو رخ دهد، در صورت شديد بودن يا طول كشيدن اين موارد با پزشك خود مشورت كنيد: سردرد، سرگيجه، تهوع، استفراغ، اسهال، برفك دهان و ناراحتي معده. اما در صورت بروز هر يك از عوارض زير بلافاصله پزشك خود را آگاه سازيد: بثورات پوستي، كهير و خارش، اسهال شديد يا خوني، گلودرد يا زخم دهاني، مشكل در تنفس، خون ريزي يا كبودي غير معمول پوست و ترشح واژينال.
نگهداري داروي
پزشك شما احتمالا نياز چند روزه شما به سفترياكسون را تجويز خواهد كرد. هنگام دريافت دارو از داروخانه طريقه صحيح نگهداري دارو را از داروساز سوال كنيد. ممكن است كه وي از شما بخواهد كه دارو را در يخچال يا فريزر نگه داريد. به خصوص اگر دارو جهت تزريق وريدي تجويز شده، اين كار لازم است. نكته مهم اين است كه دارو را حدود يك ساعت قبل از مصرف از يخچال خارج كرده، تا با اتاق هم دما شود. ويال ها را در محيطي خشك، تميز و دور از دسترس اطفال نگهداري نماييد. به منظور پيشگيري از آلودگي ديگران توسط سر سوزن، آنژيوكت و ويال ها، لازم است كه اين وسايل به شكل مطمئني دور ريخته شوند، در اين خصوص از داروساز خود سوال كنيد.
فزون دوز و موارد اضطراري
در صورت مسموميت يا فزون دوز به نزديك ترين مركز درماني مراجعه كنيد.
تداخلات دارويي
• در صورت مصرف همزمان سفترياكسون يا ساير سفالوسپورين ها با آمينوگليكوزيدها (مثل جنتامايسين) و وانكومايسين، احتمال آسيب كليوي افزايش مي يابد. • پروبنسيد دفع كليوي سفترياكسون را كاهش و در نتيجه غلظت سرمي دارو را افزايش مي دهد. • سفترياكسون ممكن است موجب افزايش اثرات ضدانعقادي وارفارين گردد.
كودكان و زنان باردار يا شيرده
• در صورت تشخيص پزشك معالج، سفترياكسون در كودكان قابل تزريق است. • سفترياكسون در حاملگي نيز بي خطر مي باشد. • مصرف سفترياكسون در دوران شيردهي بايد با احتياط انجام شود، چرا كه ممكن است باعث بروز اسهال، عفونت قارچي دهان يا واكنش هاي آلرژيك در شيرخوار شما شود. براي كسب اطلاعات بيشتر با پزشك خود مشورت كنيد.
اطلاعات جانبي
• تب، لرز، بيحالي، تعريق و كاهش وزن علايم احتمالي عفونت مي باشند. بروز اين علايم حين درمان با سفترياكسون، ممكن است حاكي از تشديد بيماري شما يا اضافه شدن عفونت جديد به بيماري قبلي باشد. • سفترياكسون مي تواند موجب ايجاد پاسخ مثبت كاذب در آزمون قند ادراري شود. • اگر سفترياكسون به درون رگ شما تزريق مي شود، بهتر است با علايم عفونت جلدي ناشي از آنژيوكت آشنا باشيد؛ در صورت بروز درد، گرمي، قرمزي، تورم و تحريك در ناحيه تزريق به كادر پزشكي اطلاع دهيد. • تاثير قرص هاي پيشگيري از بارداري هنگام استفاده از سفترياكسون ممكن است كاهش يابد. بنابراين توصيه مي شود در كنار مصرف اين قرص ها، از روش مانع (مثل كاندوم) نيز استفاده نماييد و اين روند را تا يك هفته پس از پايان دوره درمان سفترياكسون ادامه دهيد. براي كسب اطلاعات بيشتر با پزشك خود مشورت كنيد
سفتریاکسون - Ceftriaxon
سفترياكسون:
از اينترنت سايت شركت دارو سازي:
سفترياكسون (Ceftriaxon) داروئي از گروه سفالوسپورين هاست كه در بيماري هاي مختلفي مورد مصرف دارد. آمپول سفترياكسون تزريقي وريدي دارد ولي گاهي مي شود آنرا عضلاني تزريق كرد كه البته بسيار دردناك خواهد بود! از اين جهت ميتوان با آن ليدوكائين هم بكار برد تا احساس درد كمتر باشد. تزريق وريدي آن مي بايست آهسته انجام شود (حدود 15 دقيقه طول بكشد). در صورتيكه تزريق وريدي تند انجام شود احتمال شوك و حتي مرگ بالاست. نه تنها در مورد سفترياكسون كه در مورد هر آمپول وريدي تزريق وريدي بايد آهسته انجام شود.
سفترياكسون در كساني كه سابقه حساسيت به ساير سفالوسپورين ها و يا پني سيلين ها را دارند، نبايد تزريق شود.
طول مدت درمان با اين دارو همانند ساير داروها بعهده پزشك است و بيمار نبايد در آن دخالتي داشته باشد. شايد علائمي كه شما فكر مي كنيد كنترل شده است، از نظر پزشك معالج همچنان در شما وجود دارد.
اين دارو در عفونتهائي كه نام مي برم بيشتر مورد مصرف دارد:
· عفونت ريه (Pneumonia)
· عفوبت گوش (Otitis)
· عفونت ادراري (UTI)
· سينوزيت (Sinositis)
· سوزاك (Gonorrhea)
· عفونت زخم (Bedsore Infection)
· عفونت پرده هاي مغز ( Meningitis)
· عفونت پرده قلب (Endocarditis)
· عفونت در استخوان (Osteomielitis)
مصرف :
اين دارو براي درمان عفونتهاي استخوان و مفاصل ، درمان گنوره غير منتشر ، عفونتهاي داخل شكمي ، بيماري لايم ، مننژيت، عفونتهاي گوش مياني ، عفونتهاي لگني خانمها ، پيشگيري از عفونتهاي قبل از عمل جراحي ، درمان پنوموني باكتريايي ، عفونت خوني باكتريايي عفونتهاي پوست و بافتهاي نرم و عفونتهاي مجاري ادراري توصيه مي شود .
راهنمائيهاي عمومي:
قبل از مصرف اين دارو د موارد زير با پزشك مشورت نمائيد:
1. وجود هر نوع حساسيت به داروهاي پني سيلين , سفالوسپورين ها و ساير داروها , همچنين حساسيت به غذاها , مواد محافظ , رنگ ها و غيره
2. در صورت محدوديت مصرف سديم.
3. در صورت ابتلا به بيماريهاي معده – روده اي (به ويژه كوليت ) , نقص عملكرد كبدي و كليوي .
4. نوزادان مبتلا به هيپربيلي روبينمي.
* جهت بهبودي كامل , دارو را در زمان هاي معين مصرف كنيد و دوره درمان را كامل كنيد . در عفو نت هاي استرپتوكوكي به ويژه در مورد عفونت هاي ناشي از استرپتوكوك گروه A بتاهموليتيك درمان بايد تا 10 روز ادامه يابد.
* مصرف سفترياكسون به عنوان پيشگيري از عفونت قبل , بعد و در حين اعمال جراحي بايد در عرض 24 ساعت بعد از جراحي قطع گردد.
مصرف در حاملگي و شير دهي:
مصرف اين دارو در دوران بارداري و شير دهي غير مجاز است مگر در موارد اضطراري و به تشخيص پزشك متخصص
هشدار:
* از مصرف خود سرانه اين دارو و يا توصيه آن به ديگران خودداري نماييد .
* قبل از تجويز اين دارو از عدم هر گونه واكنش هاي حساسيتي به پني سيلين و سفالوسپورين ها و ساير داروها حتماً اطمينان حاصل نموده و در صورت داشتن سابقه حساسيت دارويي و ضرورت مصرف اين دارو ، تزريق با احتياط و فقط در مراكز درماني مجهز به لوازم احياء صورت گيرد .
* در صورت نياز به مصرف همزمان سفترياكسون با داروهايي مانند وانكومايسين ، فلوكونازل ، پني سيلين ها ، سفالوسپورين ها و آمينوگليكوزيد ها اين دارو ها بايد در دو محل جداگانه تزريق شوند .* از مصرف دارو بيش از مقدار و مدت توصيه شده توسط پزشك خودداري نماييد .
در صورت ابتلاء به بيماريهاي كليوي، در صورت وجود يا سابقه بيماريهاي معده و روده بويژه كوليت (از جمله كوليت متعاقب مصرف دارو) يا التهاب روده و يا هر نوع بيماري ديگر.
پس از اضافه كردن حلال و حل شدن كامل پودر، در صورت مشاهده ذرات معلق از تزريق خودداري كنيد.
اين دارو ممكن است موجب نتايج غلط در اندازه گيري قند ادرار شود.
در صورت بروز اسهال، بدون مشورت با پزشك از مصرف داروهاي ضد اسهال خودداري كنيد و در صورت اسهال شديد فوراً به پزشك اطلاع دهيد.
از تزريق اين دارو در غير از مراكز درماني خودداري شود.
مصرف همزمان سفترياكسون با محلولها يا فرآوردههاي حاوي كلسيم در نوزادان و ساير گروههاي سني حتي به صورت انفوزيون از رگهاي متفاوت ممنوع ميباشد.
مصرف محلولها يا فرآوردههاي حاوي كلسيم تا 48 ساعت پس از آخرين دوز سفترياكسون در تمام گروههاي سني ممنوع ميباشد.
مصرف سفترياكسون در نوزادان مبتلا به هايپر بيلي روبينميا، بويژه نوزادان نارس، ممنوع ميباشد. مطالعات نشان داده است كه سفترياكسون قادر به جابجايي بيلي روبين از محل اتصال به آلبومين سرم ميباشد و لذا امكان ايجاد آنسفالوپاتي ناشي از افزايش بيلي روبين در اين بيماران مطرح ميباشد.
استفاده از رقيق كنندههاي حاوي كلسيم، مانند محلول رينگر، به منظور آماده سازي سفرياكسون جهت تزريق ممنوع ميباشد.
مصرف سفترياكسون در بيماران با سابقه حساسيت به ساير سفالوسپوريها (مانند سفالكسين، سفالوتين، سفيكسيم، سفتازيديم و ... ) ممنوع ميباشد و در بيماران با سابقه ساسيت به پني سيلينها بايد با احتياط فراوان همراه باشد.
مقدار و نحوه مصرف :
مقدار مصرف هر دارو را پزشك تعيين مي كند ولي مقدار مصرف معمول اين دارو به قرار زير است :
بزرگسالان :
گنوره ساده : تزريق عضلاني 250 ميلي گرم به صورت تك دوز .
پيشگيري از عفونت قبل از اعمال جراحي : تزريق وريدي و يا عضلاني 1 گرم به صورت تك دوز نيم تا دو ساعت قبل از شروع عمل جراحي .
ساير عفونت ها : تزريق وريدي و يا عضلاني 1تا2 گرم هر 24 ساعت يا 500 ميلي گرم تا 1 گرم هر 12 ساعت ، حداكثر تا 4 گرم در روز .
تزريق وريدي دارو بايد به صورت آهسته (طي حداقل 15 دقيقه ) و يا به صورت انفوزيون (طي حداقل 30 دقيقه ) انجام شود . تزريق عضلاني به صورت عميق در عضله انجام شود . در صورتي كه بيش از يك گرم به صورت عضلاني تجويز شود بايد به صورت منقسم ، در چند ناحيه تزريق شود
:
مننژيت انفوزيون وريدي و يا تزريق عضلاني 100 ميلي گرم به ازاء هر كيلوگرم وزن بدن ، حداكثر 4 گرم در روز اول ، سپس 100 ميلي گرم به ازاي هر كيلوگرم وزن بدن هر 24 ساعت يا 50 ميلي گرم به ازاي هر كيلو گرم وزن بدن هر 12 ساعت ، حداكثر 4 گرم در روز به مدت 7 تا 14 روز .
عفونت هاي بافتي و پوستي : انفوزيون وريدي و يا تزريق عضلاني ، 50 تا 75 ميلـي گرم به ازاي هر كيلو گرم وزن بدن هر 24 ساعت ، يـا 25 تا 5/37 ميلي گرم به ازاي هر كيلو گرم وزن بدن هر 12 ساعت ، حداكثر تا 2 گرم در روز .
عفونت هاي گوش مياني : تزريق عضلاني 50 ميلي گرم به ازاي هر كيلو گرم وزن بدن ، حداكثر تا 1 گرم به صورت تك دوز در نوزادان و كودكان 25 تا 37.5 ميلي گرم به ازاء هر كيلوگرم وزن بدن هر 12 ساعت يا 50 تا 75 ميلي گرم به ازاء هر كليلوگرم وزن بدن يك بار در روز بصورتت تزريق عميق عضلاني يا انفوزيون وريدي تجويز ميشود.
.
براي ساير عفونت هاي شديد : انفوزيون وريدي و يا تزريق عضلاني ، 25 تا 5/37 ميلي گرم به ازاي هر كيلو گرم وزن بدن هر 12 ساعت حداكثر تا 2 گرم در روز .
تهيه محلول تزريقي اين دارو جهت تزريق عضلاني : 6/3 ميلي ليتر آب استريل قابل تزريق ، محلول تزريقي 9/0 % سديم كلرايد ، محلول تزريقي 5% دكستروز و يا محلول تزريقي 1% ليدوكائين ( بدون اپي نفرين ) به ويال هاي 1 گرمي بيافزائيد . تهيه محلول تزريقي اين دارو جهت تزريق وريدي 6/9 ميلي ليتري آب استريل قابل تزريق ، محلول تزريقي 9/0 % سديم كلرايد و يا محلول تزريقي 5% و 10% دكستروز به ويال هاي 1 گرمي بيافزائيد
براي انفوزيون وريدي ابتدا ميزان 5 ميلي ليتر – براي ويالهاي نيم گرمي و 10 ميلي ليتر براي ويالهاي 1 گرمي آّ سترون قابل تزريق يا محلولهاي تزريقي دسكتروز 5% يا 10% و يا سديم كلرايد 0.9% به ويالها افزوده سپس تا 50 يا 100 ميلي ليتر رقيق كنيد.
توجه: انفوزيون وريدي سفترياكسون طي 30 دقيقه انجام ميشود.
براي تزريق عميق عضلاني محتويات و يالهاي نيم گرمي و 1 گرمي را به ترتيب در 2 ميلي ليترت و 3.5 ميلي ليتر آّ سترون قابل تزريق، يا محلولهاي تزريقي ليدوكائين 1%، دكستروز 5%، و يا سديم كلرايد 0.9% حل كنيد.
محلولهاي آماده براي تزريق را ميتوان تا 1 روز در دماي اتاق و تا 3 روز در يخچال نگهداري كرد. توصيه ميشود پس از آماده سازي بلافاصله تزريق گردد.
عوارض جانبي :
هر دارو به موازات اثرات درماني مطلوب ممكن است باعث بروز برخي عوارض ناخواسته گردد. اگر چه همه اين عوارض در يك فرد ديده نمي شود ولي در صورت بروز هر يك از علائم زير با پزشك مشورت نمائيد .
عوارضي كه نياز به توجه پزشكي دارند :
عوارض شايع :
مدفوع تيره و سياه رنگ ، درد سينه ، سرفه ، تب ، درد هنگام ادرار ، تنگــي تنفس ، زخم گلو ، لك هاي سفيد روي لب يا در دهان ، تورم غدد ، خونريزي غير معمول يا كبودي .
عوارض با شيوع كم :
واكنشهاي حساسيت ( تب ، خارش پوستي و قرمزي ) ، كرامپ هاي شكمي يا معده ، عوارضي چون بي اشتهائي ، دردگاستريك ، تهوع و استفراغ در صورت مصرف وريدي .
عوارضي كه در صورت تداوم نياز به توجه پزشكي دارند :
عوارض شايع :
واكنشهاي معدي – روده اي ( كرامپ شكمي ، اسهال ، تهوع و استفراغ ) ، سردرد ، كانديديازيس دهاني ( زخم دهان) .
عوارض نادر :
سر گيجه ، تب دارويي ، تنگي نفس ، سوء هاضمه ، درد يا زخم معده ، احساس نفخ ، خارش واژن ، خارش پوست و ناحيه تناسلي .
در صورت بروز علائم كوليت سودومامبران حتي بعد از قطع مصرف دارو نياز به توجه پزشكي وجود دارد . علائم آن شامل (كرامپ معده ، شكمي ، نرمي شكم ، اسهال آبكي و شديد كه حتي ممكن است خوني شود و تب) .
شرايط نگهداري:
1- دارو را دور از دسترس اطفال نگهداري نماييد .
2- از مصرف داروهاي تاريخ گذشته خودداري نماييد .
3-دارو را در دماي كمتر از 25 درجه سانتيگراد و دور از نور مستقيم نگهداري نمائيد .
4- بعد از آماده كردن ويال براي تزريق ، محلول حاصله به مدت 24 ساعت در دماي اتاق و به مدت 3 روز در يخچال قابل مصرف و نگهداري است .
اشكال دارويي:
ويال 1 گرمي در جعبه هاي 10 عددي
متیل ارگونوین - METHYLERGONOVINE
Methylergonovine متیل ارگونوین
سفالوسپورينهاي تزريقي شوك آنافيلاكسي ميدهند
Farexime (Cefixime) - سوسپانسيون فاركسيم (سفكسيم)
كوثر/كو-آموكسي كلاو (كوآموكسي كلاو)
كوثر/كو-آموكسي كلاو (كوآموكسي كلاو)
نوع فرآورده:
(پودر براي تهيه سوسپانسيون و قرص)
دسته دارويي:
آنتي بيوتيك سيستميك، از گروه پنيسيلينها همراه با مهار كننده بتا-لاكتاماز
موارد مصرف:
موثر در درمان عفونتهاي باكتريايي رايج كه نياز به درمان با آنتيبيوتيك دارد شامل:
ü عفونت دستگاه تنفس تحتاني
ü برونشيت حاد و مزمن
ü برونكوپنوموني
ü آبسه ريه
ü عفونتهاي دستگاه تنفس فوقاني
ü اوتيت مديا
ü سينوزيت
ü عفونتهاي پوست و بافت نرم
ü عفونتهاي دستگاه ادراري و تناسلي
مقادير مصرف:
بزرگسالان و كودكان با وزن بيشتر از 40 كيلوگرم:
![]() در پنوموني و ساير عفونتهاي شديد: يك قرص 625 ميلي گرمي هر 8 ساعت
در پنوموني و ساير عفونتهاي شديد: يك قرص 625 ميلي گرمي هر 8 ساعت
![]() ساير عفونتها: يك قرص 625 ميليگرمي هر 12 ساعت و يا يك قرص 375 ميليگرمي هر 8 ساعت
ساير عفونتها: يك قرص 625 ميليگرمي هر 12 ساعت و يا يك قرص 375 ميليگرمي هر 8 ساعت
كودكان 3 ماه و يا بيشتر تا وزن 40 كيلوگرم:
v در عفونتهاي اوتيت مديا، پنوموني حاد و سينوزيت بر اساس مقدار آموكسيسيلين، 13.3 ميليگرم آموكسيسيلين به ازاء هر كيلوگرم وزن بدن هر 8 ساعت
v در عفونتهاي با شدت كمتر: بر اساس مقدار آموكسيسيلين، 6.7 ميليگرم آموكسيسيلين به ازاء هر كيلوگرم وزن بدن، هر 8 ساعت
روش تهيه:
در يك استكان دو قاشق سوپخوري آب بريزيد محتويات ساشه را تماماً به آن اضافه كنيد و خوب بهم بزنيد تا يكنواخت شود پس از تهيه بلافاصله ميل نمائيد
اشكال دارويي و بسته بندي:
اشكال دارويي بزرگسالان:
قرص 375 كوآموكسيكلاو: هر قرص حاوي 125 ميليگرم كلاولانيك اسيد (به صورت ملح پتاسيم) و 250 ميليگرم آموكسيسيلين) (به صورت تريهيدرات)، در بسته بندي 20 عددي
قرص 625 كوآموكسيكلاو: هر قرص حاوي 125 ميليگرم كلاولانيك اسيد (به صورت ملح پتاسيم) و 500 ميليگرم آموكسيسيلين (به صورت تري هيدرات) در بسته بندي 20 عدد
اشكال داروي براي كودكان:
كوآموكسيكلاو ساشه 156: هر ساشه حاوي 31.25 ميليگرم كلاولانيك اسيد (به صورت ملح پتاسيم) و 125 ميليگرم آموكسيسيلين (به صورت تريهيدرات) در بسته بندي 20 تايي
كوآموكسيكلاو ساشه 312: هر ساشه حاوي 62.5 ميليگرم كلاولانيك اسيد (به صورت ملح پتاسيم) و 250 ميليگرم آموكسيسيلين (به صورت تري هيدرات) در بسته بندي 20 تايي
كوآموكسيكلاو پودر سوسپانسيون 156: هر 5 ميليليتر سوسپانسيون آماده حاوي 31.25 ميليگرم كلاولانيك اسيد (به صورت ملح پتاسيم) و 125 ميليگرم آموكسيسيلين (به صورت تريهيدرات)
شركت داروسازي كوثر/تهران كيلومتر 17 جاده قديم كرج – تلفن 6028546 الي 8/ دفتر: تهران خيابان احمد قصير (بخارست)، كوچه ششم، شماره 32 – تلفن 8737401 / www.Cosarpharm.com
منتورا (ضد احتقان) (Mentora):
منتورا (ضد احتقان) (Mentora):
از بروشور تبليغاتي دارو (محصولات گياهي اهورا دارو – شيراز)
قطره خوراكي (قطره 15 ميلي ليتري) موضعي و استنشاقي
هر ميلي ليتر حاوي 337 ميلي گرم منتول
و قلم بيني (Mentora Inhaler Decongestant)؛
درمان ناراحتيهاي گوارشي؛ ميگرن؛ گرفتگي بيني؛ مشكلات ريوي (رفع احتقان) و رفع دردهاي عضلاني و عصبي حاوي اسانس نعنا فلفلي
طريقه مصرف:
خوراكي: روزانه 1 تا 3 نوبت دو قطره با كمي آب گرم
موضعي: چند قطره روي موضع مورد نظر
استنشاقي: 3 تا 4 قطره در آب داغ
منع مصرف:
- كودكان زير 12 سال
- بارداري و شيردهي
- انسداد در مجاري صفراوي
- التهاب كيسه صفرا
- آسيب ديدگي هاي شديد كبدي
- سنگ كيسه صفرا
- ماليدن بر روي زخمهاي باز
- ماليدن دارو بر روي صورت
عوارض جانبي:
بدون عارضه جانبي است
مزايا: چندين برابر قوي تر از نمونه هاي موجود در بازار
Express gel
- دیلکوفناک
- Linseed oil
- Methyl Salicylate
- Racementhol gel
ژل موضعی ۳۰ گرمی - ساخت آمریکا


 ******** دکتر محسن امیرآبادی *******
******** دکتر محسن امیرآبادی *******